Надколенник, обычно называемый коленной чашечкой, представляет собой сесамовидную кость, образованную сухожилием четырехглавой мышцы бедра, и является самой крупной сесамовидной костью в организме. Он плоский, имеет форму проса, расположен под кожей и легко прощупывается. Кость широка в верхней части и направлена вниз, имеет шероховатую переднюю поверхность и гладкую заднюю. Она может двигаться вверх и вниз, влево и вправо и защищает коленный сустав. Задняя часть надколенника гладкая и покрыта хрящом, соединяясь с надколенной поверхностью бедренной кости. Передняя часть шероховатая, и через нее проходит сухожилие четырехглавой мышцы бедра.
Хондромаляция надколенника — распространённое заболевание коленного сустава. Раньше это заболевание чаще встречалось у людей среднего и пожилого возраста. Сейчас, с популяризацией спорта и фитнеса, оно также имеет высокую частоту заболеваемости среди молодёжи.
I. Каково истинное значение и причина хондромаляции надколенника?
Хондромаляция надколенника (ХМП) — это остеоартроз пателлофеморального сустава, вызванный хроническим повреждением поверхности хряща надколенника, приводящим к его отеку, растрескиванию, разрушению, эрозии и отслоению. В конечном итоге, хрящ противоположного бедренного надколенника также подвергается тем же патологическим изменениям. Истинное значение ХМП заключается в следующем: происходит патологическое размягчение хряща надколенника, и одновременно присутствуют такие симптомы и признаки, как боль в надколеннике, шум трения в надколеннике и атрофия четырехглавой мышцы бедра.
Поскольку суставной хрящ не имеет нервной иннервации, механизм боли, вызванной хондромаляцией, до сих пор неясен. Хроническая хондромаляция надколенника является результатом комбинированного воздействия множества факторов. Различные факторы, вызывающие изменения давления в надколенно-бедренном суставе, являются внешними причинами, в то время как аутоиммунные реакции, дистрофия хряща и изменения внутрикостного давления являются внутренними причинами хондромаляции надколенника.
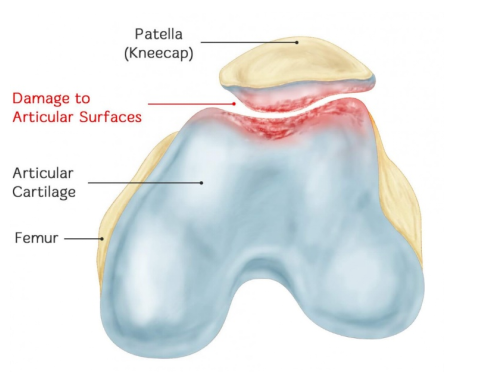
II. Наиболее существенной особенностью хондромаляции надколенника являются специфические патологические изменения. Итак, с точки зрения патологических изменений, как классифицируется хондромаляция надколенника?
Инсалл описал четыре патологические стадии ХМП: стадия I – размягчение хряща, вызванное отеком; стадия II – образование трещин в размягченной области; стадия III – фрагментация суставного хряща; стадия IV – эрозивные изменения при остеоартрозе и обнажение субхондральной кости на суставной поверхности.
Система оценки Аутербриджа наиболее полезна для оценки повреждений суставного хряща надколенника при непосредственной визуализации или артроскопии. Система оценки Аутербриджа выглядит следующим образом:
I степень: Размягчен только суставной хрящ (закрытое размягчение хряща). Для оценки обычно требуется тактильная обратная связь с помощью зонда или другого инструмента.
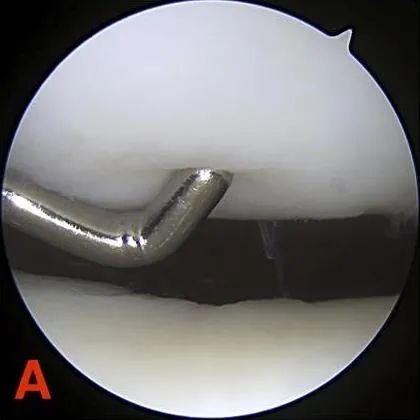
II степень: Дефекты частичной толщины, не превышающие 1,3 см (0,5 дюйма) в диаметре или достигающие субхондральной кости.
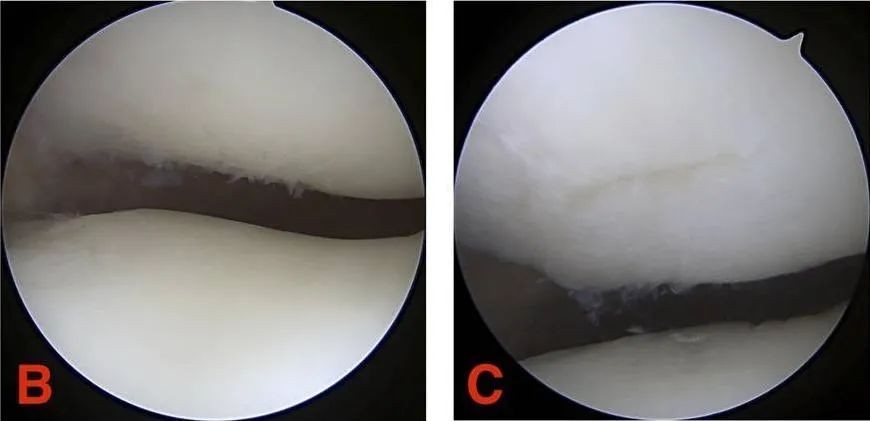
III степень: хрящевая трещина имеет диаметр более 1,3 см (1/2 дюйма) и распространяется до субхондральной кости.
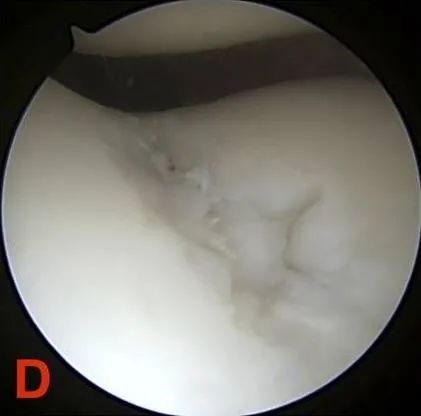
IV степень: Обнажение субхондральной кости.
III. И патология, и классификация отражают сущность хондромаляции надколенника. Итак, какие признаки и обследования наиболее важны для диагностики хондромаляции надколенника?
Диагноз в основном основывается на боли за надколенником, которая возникает при проведении теста на трение надколенника и теста на приседание на одной ноге. Необходимо сосредоточиться на дифференциации наличия сочетанного повреждения мениска и травматического артрита. Однако корреляция между тяжестью хондромаляции надколенника и клиническими симптомами синдрома боли в передней части колена отсутствует. МРТ является более точным методом диагностики.
Наиболее распространенным симптомом является тупая боль за надколенником и внутри колена, которая усиливается после физической нагрузки или подъема и спуска по лестнице.
При физикальном обследовании выявляется выраженная болезненность в области надколенника, околонадколенниковой области, края надколенника и задней части надколенника, которая может сопровождаться болью при скольжении надколенника и звуком трения надколенника. Возможно наличие выпота в суставе и атрофии четырехглавой мышцы бедра. В тяжелых случаях сгибание и разгибание колена ограничены, и пациент не может стоять на одной ноге. При проведении теста на компрессию надколенника возникает сильная боль позади надколенника, что указывает на повреждение суставного хряща надколенника, имеющее диагностическое значение. Тест на тревожность часто положительный, как и тест на приседание. Если при сгибании колена на 20–30° диапазон внутреннего и внешнего движения надколенника превышает 1/4 поперечного диаметра надколенника, это указывает на подвывих надколенника. Измерение угла Q при сгибании колена на 90° может отражать аномальную траекторию движения надколенника.
Наиболее надежным вспомогательным методом исследования является МРТ, которая постепенно вытеснила артроскопию и стала неинвазивным и надежным способом диагностики ХМП. Визуализационные исследования в основном сосредоточены на следующих параметрах: высота надколенника (индекс Кэтона, PH), угол бедренной трохлеарной борозды (FTA), соотношение латеральной поверхности бедренной трохлеи (SLFR), угол прилегания надколенника (PCA), угол наклона надколенника (PTA), среди которых PH, PCA и PTA являются надежными параметрами коленного сустава для вспомогательной диагностики ранней ХМП.
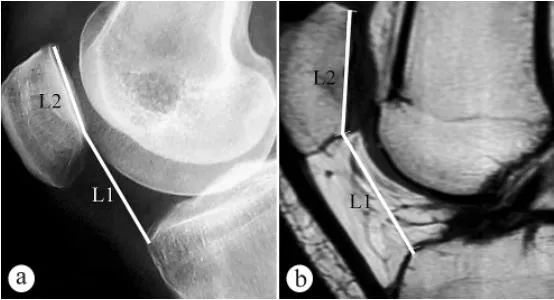
Для измерения высоты надколенника (индекс Кэтона, PH) использовались рентгенография и МРТ: а. Аксиальный рентгеновский снимок в положении стоя с опорой на стопу и коленом, согнутым под углом 30°, б. МРТ в положении с коленом, согнутым под углом 30°. L1 — угол наклона надколенника, который представляет собой расстояние от самой нижней точки суставной поверхности надколенника до передне-верхнего угла контура плато большеберцовой кости, L2 — длина суставной поверхности надколенника, а индекс Кэтона = L1/L2.
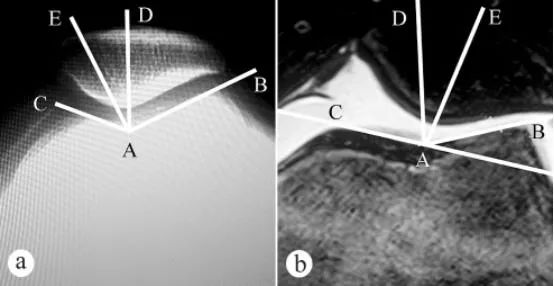
Угол бедренной трохлеарной борозды и угол прилегания надколенника (УПП) измерялись с помощью рентгенографии и МРТ: а. Аксиальная рентгенограмма с коленом, согнутым на 30° в положении стоя с опорой на ноги; б. МРТ с коленом, согнутым на 30°. Угол бедренной трохлеарной борозды состоит из двух линий: самой нижней точки А бедренной трохлеарной борозды, самой верхней точки С медиальной суставной поверхности трохлеи и самой верхней точки В латеральной суставной поверхности трохлеи. ∠BAC — угол бедренной трохлеарной борозды. Угол бедренной трохлеарной борозды был нанесен на аксиальное изображение надколенника, затем была проведена биссектриса AD угла ∠BAC. Затем от самой нижней точки А бедренной трохлеарной борозды (как начала координат) была проведена прямая AE, проходящая через самую нижнюю точку Е гребня надколенника. Угол между прямой AD и AE (∠DAE) — это угол соприкосновения надколенника.
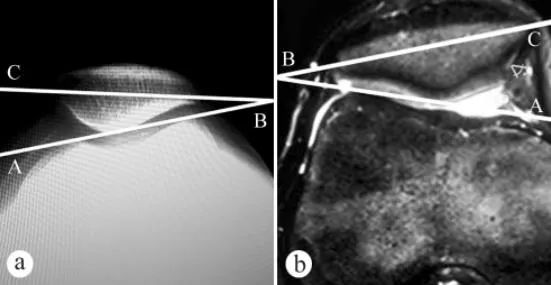
Для измерения угла наклона надколенника (УНН) использовались рентгенография и МРТ: а. Аксиальный рентгеновский снимок в положении стоя с опорой на стопу и коленом, согнутым под углом 30°, б. МРТ в положении с коленом, согнутым под углом 30°. Угол наклона надколенника — это угол между линией, соединяющей самые высокие точки медиального и латерального бедренных мыщелков, и поперечной осью надколенника, т.е. ∠ABC.
Рентгенография затрудняет диагностику хондромаляции надколенника на ранних стадиях, вплоть до поздних, когда становятся очевидными обширная потеря хряща, сужение суставной щели, а также сопутствующий склероз субхондральной кости и кистозные изменения. Артроскопия позволяет поставить надежный диагноз, поскольку обеспечивает отличную визуализацию надколенно-бедренного сустава; однако четкой корреляции между тяжестью хондромаляции надколенника и степенью выраженности симптомов нет. Поэтому эти симптомы не должны быть показанием к артроскопии. Кроме того, артрография, как инвазивный диагностический метод, обычно используется только на поздних стадиях заболевания. МРТ — это неинвазивный диагностический метод, который обещает уникальную возможность обнаружения поражений хряща, а также внутренних нарушений хряща до того, как морфологическая потеря хряща станет видимой невооруженным глазом.
IV. Хондромаляция надколенника может быть обратимой или прогрессировать до пателлофеморального артрита. Эффективное консервативное лечение следует начинать незамедлительно на ранних стадиях заболевания. Итак, что же включает в себя консервативное лечение?
Принято считать, что на ранней стадии (I-II стадия) хрящ надколенника еще способен к восстановлению, и необходимо проводить эффективное нехирургическое лечение. В основном это включает ограничение активности или покой, а также, при необходимости, применение нестероидных противовоспалительных препаратов. Кроме того, пациентам следует рекомендовать выполнять упражнения под наблюдением физиотерапевта для укрепления четырехглавой мышцы бедра и повышения стабильности коленного сустава.
Следует отметить, что во время иммобилизации обычно носят коленные бандажи или ортезы, а гипсовую фиксацию следует по возможности избегать, поскольку она легко может привести к травме суставного хряща вследствие бездействия; хотя блокадная терапия может облегчить симптомы, гормоны не следует использовать или использовать их следует экономно, поскольку они подавляют синтез гликопротеинов и коллагена и влияют на восстановление хряща; при внезапном усилении отека и боли в суставе можно прикладывать ледяные компрессы, а через 48 часов можно начать физиотерапию и прикладывать теплые компрессы.
V. У пациентов на поздних стадиях заболевания способность суставного хряща к восстановлению снижена, поэтому консервативное лечение часто неэффективно и требуется хирургическое вмешательство. Что включает в себя хирургическое лечение?
Показаниями к хирургическому вмешательству являются: после нескольких месяцев строгого консервативного лечения боль в надколеннике сохраняется; при наличии врожденной или приобретенной деформации может быть рассмотрено хирургическое лечение. При повреждении хряща III-IV степени по классификации Аутбриджа дефект никогда не может быть заполнен настоящим суставным хрящом. В этом случае простое удаление поврежденного участка хряща с хронической нагрузкой не может предотвратить процесс дегенерации суставной поверхности.
К хирургическим методам относятся:
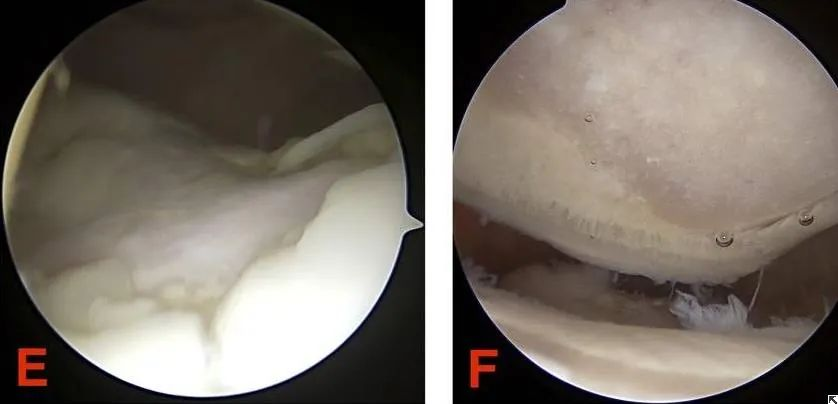
(1) Артроскопическая хирургия является одним из эффективных методов диагностики и лечения хондромаляции надколенника. Она позволяет непосредственно наблюдать изменения поверхности хряща под микроскопом. В легких случаях небольшие эрозионные поражения на суставном хряще надколенника можно соскоблить для ускорения восстановления.
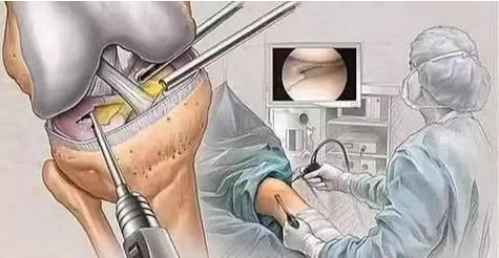

(2) поднятие латерального бедренного надколенника; (3) резекция поверхности хряща надколенника. Эта операция выполняется пациентам с небольшим повреждением хряща для стимуляции его восстановления; (4) резекция надколенника выполняется пациентам с тяжелым повреждением поверхности хряща надколенника.
Дата публикации: 15 ноября 2024 г.










