Неправильное сращение ладьевидной кости встречается примерно в 5-15% всех острых переломов ладьевидной кости, при этом некроз ладьевидной кости наблюдается примерно в 3%. Факторами риска неправильного сращения ладьевидной кости являются несвоевременная или отсроченная диагностика, проксимальная близость линии перелома, смещение более 1 мм и перелом с нестабильностью запястья. При отсутствии лечения остеохондральное несращение ладьевидной кости часто сопровождается травматическим артритом, также известным как остеохондральное несращение ладьевидной кости с коллапсирующим остеоартрозом.
Костная пластика с васкуляризированным лоскутом или без него может использоваться для лечения остеохондрального несращения ладьевидной кости. Однако у пациентов с остеонекрозом проксимального полюса ладьевидной кости результаты костной пластики без васкуляризированного кончика неудовлетворительны, и скорость заживления кости составляет всего 40–67%. В отличие от этого, скорость заживления костных трансплантатов с васкуляризированными лоскутами может достигать 88–91%. К основным васкуляризированным костным лоскутам в клинической практике относятся дистальный лучевой лоскут с 1,2-ICSRA-кончиком, костный трансплантат + имплантат сосудистого пучка, ладонный лучевой лоскут, свободный подвздошный костный лоскут с васкуляризированным кончиком и медиальный бедренный надмыщелковый костный лоскут (MFC VBG) и др. Результаты костной пластики с васкуляризированным кончиком являются удовлетворительными. Было показано, что свободный лоскут MFC VBG эффективен при лечении переломов ладьевидной кости с коллапсом пястных костей, при этом в качестве основной трофической ветви используется суставная ветвь нисходящей коленной артерии. По сравнению с другими лоскутами, MFC VBG обеспечивает достаточную структурную поддержку для восстановления нормальной формы ладьевидной кости, особенно при остеохондрозе ладьевидной кости с искривлением позвоночника (рис. 1). При лечении остеохондрального некроза ладьевидной кости с прогрессирующим коллапсом запястья сообщается, что дистальный лучевой лоскут с 1,2-ICSRA имеет показатель заживления кости всего 40%, тогда как MFC VBG имеет показатель заживления кости 100%.
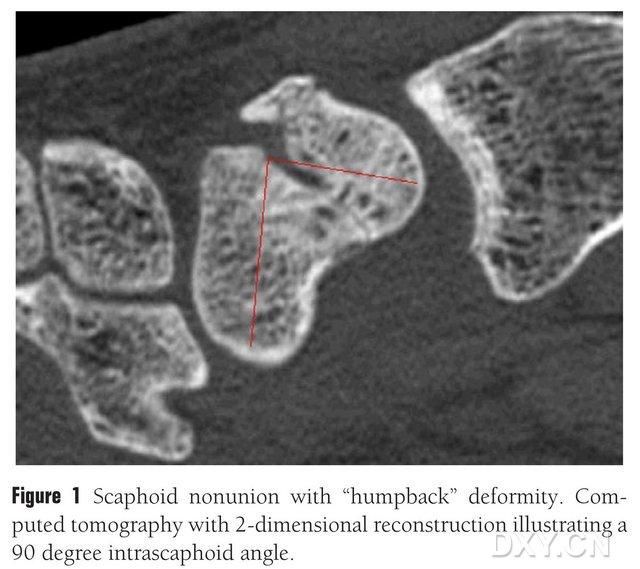
Рисунок 1. Перелом ладьевидной кости с деформацией типа «искривление спины». На КТ-снимке виден фрагмент перелома между ладьевидными костями под углом приблизительно 90°.
Предоперационная подготовка
После физического осмотра пораженного запястья необходимо провести визуализационные исследования для оценки степени коллапса запястья. Рентгенография полезна для подтверждения локализации перелома, степени смещения и наличия резорбции или склероза сломанного конца. Передняя и задняя проекции используются для оценки коллапса запястья, дорсальной нестабильности запястья (DISI) с использованием модифицированного соотношения высоты запястья (высота/ширина) ≤1,52 или радиального угла полулунной кости более 15°. МРТ или КТ могут помочь диагностировать неправильное положение ладьевидной кости или остеонекроз. Боковые рентгенограммы или косо-сагиттальная КТ ладьевидной кости с углом >45° указывают на укорочение ладьевидной кости, известное как «деформация в виде искривления позвоночника». Низкий сигнал T1, T2 на МРТ указывает на некроз ладьевидной кости, но МРТ не имеет очевидного значения для определения заживления перелома.
Показания и противопоказания:
Несращение остеохондральной кости ладьевидной кости с деформацией затылка и DISI; МРТ показывает ишемический некроз ладьевидной кости, интраоперационное ослабление жгута и наблюдение, что сломанный конец ладьевидной кости остается белой склеротической костью; неудача первоначальной клиновидной костной пластики или внутренней фиксации винтами требует большой объем структурной костной пластики VGB (>1 см³). Предоперационные или интраоперационные данные об остеоартрозе лучезапястного сустава; если произошло значительное неправильное сращение ладьевидной кости с коллапсирующим остеоартрозом, может потребоваться денервация запястья, остеотомия ладьевидной кости, четырехугольный артродез, проксимальная остеотомия запястья, тотальный артродез запястья и т. д.; неправильное сращение ладьевидной кости, проксимальный некроз, но с нормальной морфологией ладьевидной кости (например, несмещенный перелом ладьевидной кости с плохим кровоснабжением проксимального полюса); укорочение неправильного сращения ладьевидной кости без остеонекроза. (1,2-ICSRA можно использовать в качестве замены дистального лучевого лоскута).
Прикладная анатомия
Вегментный бедренный нерв медиального бедренного сустава (MFC VBG) снабжается множеством мелких межкостных трофобластических сосудов (в среднем 30, 20-50), при этом наиболее обильное кровоснабжение осуществляется сзади, ниже медиального бедренного надколенника (в среднем 6,4), за которым следует спереди, выше (в среднем 4,9) (рис. 2). Эти трофобластические сосуды в основном снабжаются нисходящей коленчатой артерией (DGA) и/или верхней медиальной коленчатой артерией (SMGA), которая является ветвью поверхностной бедренной артерии и также дает начало суставным, мышечно-кожным и/или сафенным нервным ветвям. ДГА отходит от поверхностной бедренной артерии проксимальнее медиального возвышения медиальной лодыжки или на расстоянии 13,7 см проксимальнее суставной поверхности (10,5-17,5 см), а стабильность ветвления составляла 89% в трупных образцах (Рисунок 3). ДГА отходит от поверхностной бедренной артерии на расстоянии 13,7 см (10,5-17,5 см) проксимальнее щели медиальной лодыжки или проксимальнее суставной поверхности, при этом в трупном образце наблюдается 100% стабильность ветвления и диаметр приблизительно 0,78 мм. Таким образом, приемлемы как ДГА, так и СМГА, хотя первая больше подходит для большеберцовых костей из-за длины и диаметра сосуда.
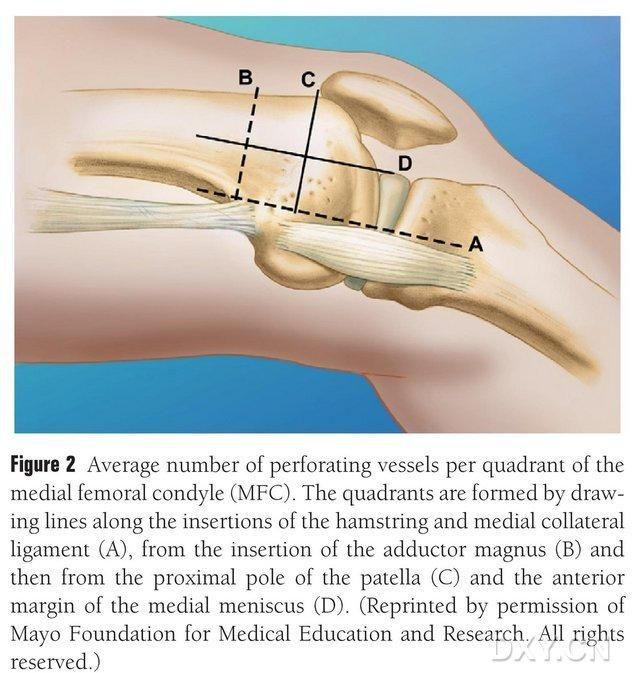
Рис. 2. Четырехквадрантное распределение трофобластных сосудов медиального бедренного сустава вдоль горизонтальной линии между полусухожильной мышцей и медиальной коллатеральной связкой А, линии большого вертела В, линии верхнего полюса надколенника С, линии переднего мениска Г.
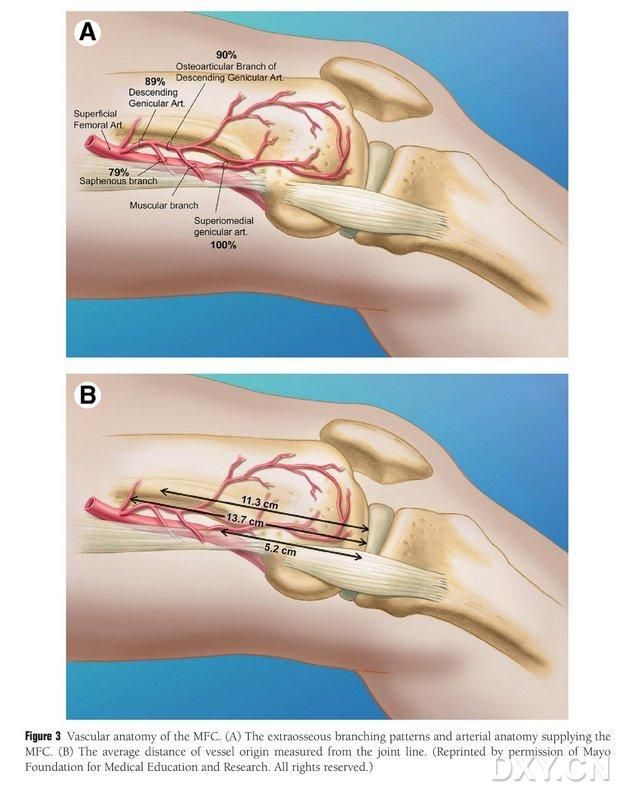
Рисунок 3. Сосудистая анатомия медиального бедренного сустава: (A) Внекостные ветви и трофобластическая сосудистая анатомия медиального бедренного сустава, (B) Расстояние от мест отхождения сосудов до суставной линии.
Хирургический доступ
Пациент располагается под общей анестезией в положении лежа на спине, пораженная конечность помещается на операционный стол для хирургии кисти. Как правило, донорский костный лоскут берется с ипсилатерального медиального бедренного надколенника, чтобы пациент мог передвигаться с помощью костылей после операции. Контралатеральное колено также может быть выбрано, если в анамнезе имеется травма или операция на той же стороне колена. Колено сгибается, бедро поворачивается наружу, на обе верхние и нижние конечности накладываются жгуты. Хирургический доступ осуществлялся по расширенному методу Руссе, при этом разрез начинался на 8 см проксимальнее поперечного запястного канала и простирался дистально от радиального края сухожилия лучевого сгибателя запястья, затем изгибался в области поперечного запястного канала к основанию большого пальца и заканчивался на уровне большого вертела. Сухожильная оболочка длиннейшей лучевой мышцы рассекается, сухожилие оттягивается в локтевую сторону, и ладьевидная кость обнажается путем препарирования вдоль связок полулунной и головки ладьевидной костей лучевой кости, с тщательным отделением периферических мягких тканей ладьевидной кости для обеспечения дальнейшего обнажения ладьевидной кости (рис. 4). Подтвердите область несращения, качество суставного хряща и степень ишемии ладьевидной кости. После ослабления жгута осмотрите проксимальный полюс ладьевидной кости на предмет точечного кровотечения, чтобы определить наличие ишемического некроза. Если некроз ладьевидной кости не связан с лучевым карпальным или межзапястным артритом, может быть использована вентрикулопластика с использованием костного трансплантата.
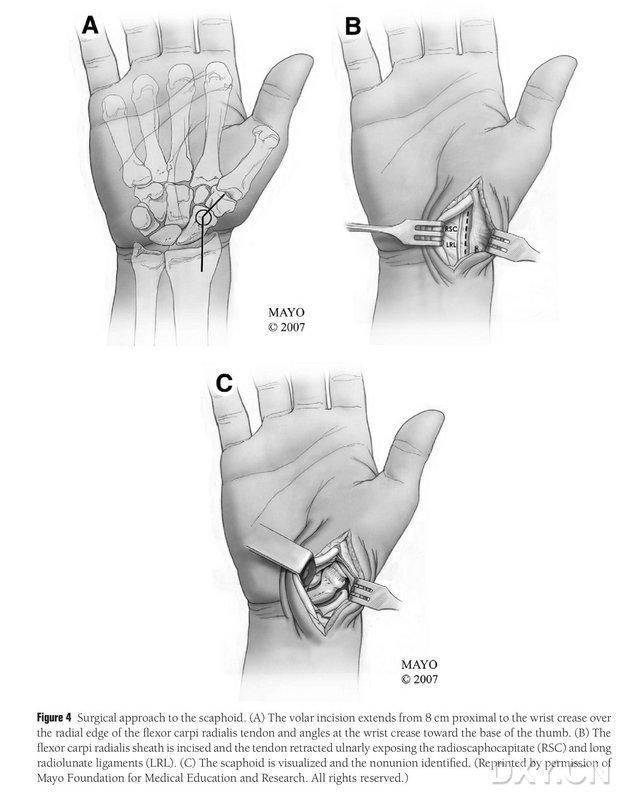
Рисунок 4. Хирургический доступ к ладьевидной кости: (A) Разрез начинается на 8 см проксимальнее поперечного запястного канала и продолжается вдоль радиального края сухожилия лучевого сгибателя запястья до дистальной части разреза, которая отгибается к основанию большого пальца в области поперечного запястного канала. (B) Сухожильная оболочка длиннейшей лучевой мышцы рассекается, сухожилие оттягивается в локтевую сторону, и ладьевидная кость обнажается путем препарирования острым инструментом вдоль связок лучевой полулунной кости и головки лучевой кости. (C) Определите область костного разрыва ладьевидной кости.
Проксимальнее линии коленного сустава вдоль задней границы медиальной бедренной мышцы делается разрез длиной 15-20 см, после чего мышца отводится вперед, чтобы обнажить кровоснабжение медиальной бедренной мышцы (рис. 5). Кровоснабжение медиальной бедренной мышцы обычно осуществляется суставными ветвями глубокой и малой бедренных артерий, как правило, с использованием более крупной суставной ветви глубокой бедренной артерии и соответствующей сопутствующей вены. Сосудистый пучок освобождается проксимально, при этом необходимо защитить надкостницу и трофобластические сосуды на костной поверхности.
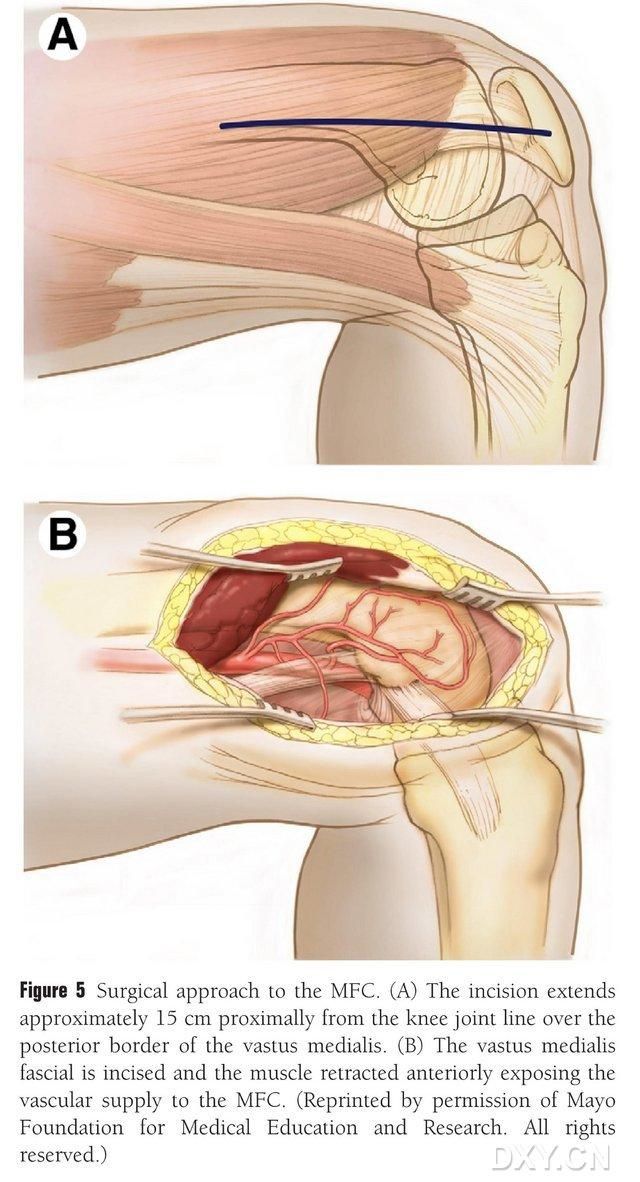
Рисунок 5. Хирургический доступ к медиальной бедренной мышце: (A) Разрез длиной 15-20 см выполняется проксимально вдоль задней границы медиальной бедренной мышцы от линии коленного сустава. (B) Мышца отводится вперед, чтобы обнажить кровоснабжение медиальной бедренной мышцы.
Подготовка ладьевидной кости
Деформацию ладьевидной кости в области перелома (DISI) необходимо скорректировать, а область остеохондрального костного трансплантата подготовить перед имплантацией путем сгибания запястья под контролем флюороскопии для восстановления нормального радиально-лунарного угла (Рисунок 6). Для фиксации радиально-лунарного сустава чрескожно вводится штифт Киршнера диаметром 0,0625 дюйма (приблизительно 1,5 мм) от тыльной стороны к пястной кости, а при выпрямлении запястья обнажается дефект ладьевидной кости. Поле перелома очищается от мягких тканей и дополнительно расширяется с помощью пластинчатого расширителя. Для выравнивания кости и придания имплантату более прямоугольной, чем клиновидной формы, используется небольшая возвратно-поступательная пила. Это требует более широкого зазора с ладьевидной стороны, чем с тыльной. После расширения зазора дефект измеряется в трех измерениях для определения длины костного трансплантата, которая обычно составляет 10-12 мм со всех сторон.
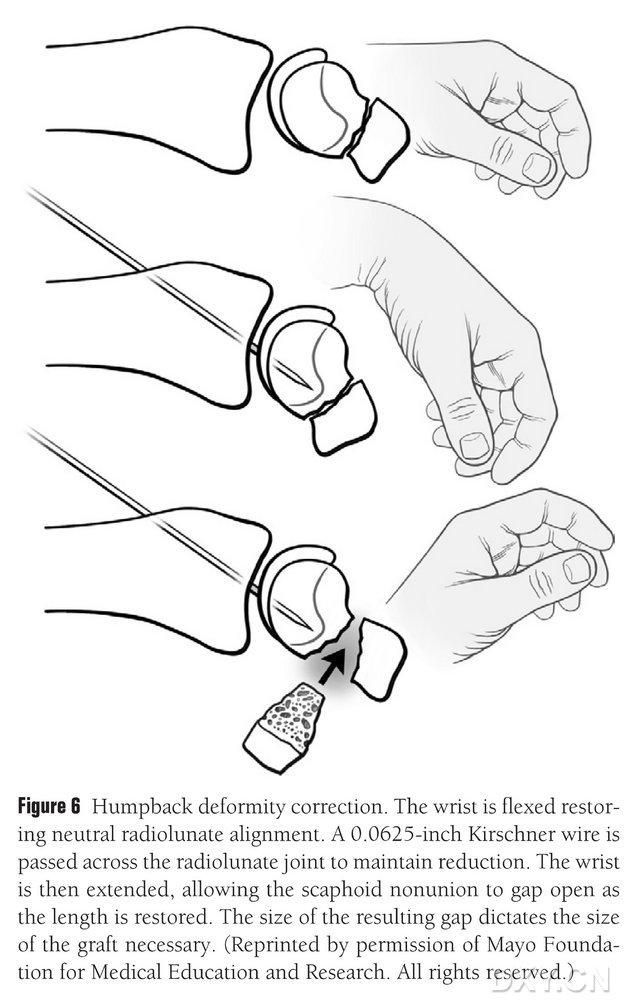
Рисунок 6. Коррекция искривленной формы ладьевидной кости с флюороскопическим сгибанием запястья для восстановления нормального луче-лунного выравнивания. Для фиксации луче-лунного сустава через кожу от тыльной стороны к пястной кости вводится штифт Киршнера диаметром 0,0625 фута (приблизительно 1,5 мм), обнажая дефект сращения ладьевидной кости и восстанавливая нормальную высоту ладьевидной кости при выпрямлении запястья; размер дефекта определяет размер лоскута, который необходимо будет перехватить.
Остеотомия
В качестве области для извлечения кости выбирается васкуляризированная область медиального бедренного надколенника, и эта область соответствующим образом обозначается. Следует соблюдать осторожность, чтобы не повредить медиальную коллатеральную связку. Надкостница рассекается, и с помощью возвратно-поступательной пилы вырезается прямоугольный костный лоскут соответствующего размера, при этом второй костный блок вырезается под углом 45° вдоль одной стороны для обеспечения целостности лоскута (рис. 7). Следует соблюдать осторожность, чтобы не разделить надкостницу, кортикальную кость и губчатую кость лоскута. Жгут на нижней конечности следует снять, чтобы наблюдать за кровотоком через лоскут, и сосудистую ножку следует освободить проксимально как минимум на 6 см для последующего сосудистого анастомоза. При необходимости небольшое количество губчатой кости может быть продолжено в пределах бедренного надколенника. Дефект бедренного надколенника заполняется костным трансплантатом-заменителем, разрез дренируется и послойно закрывается.
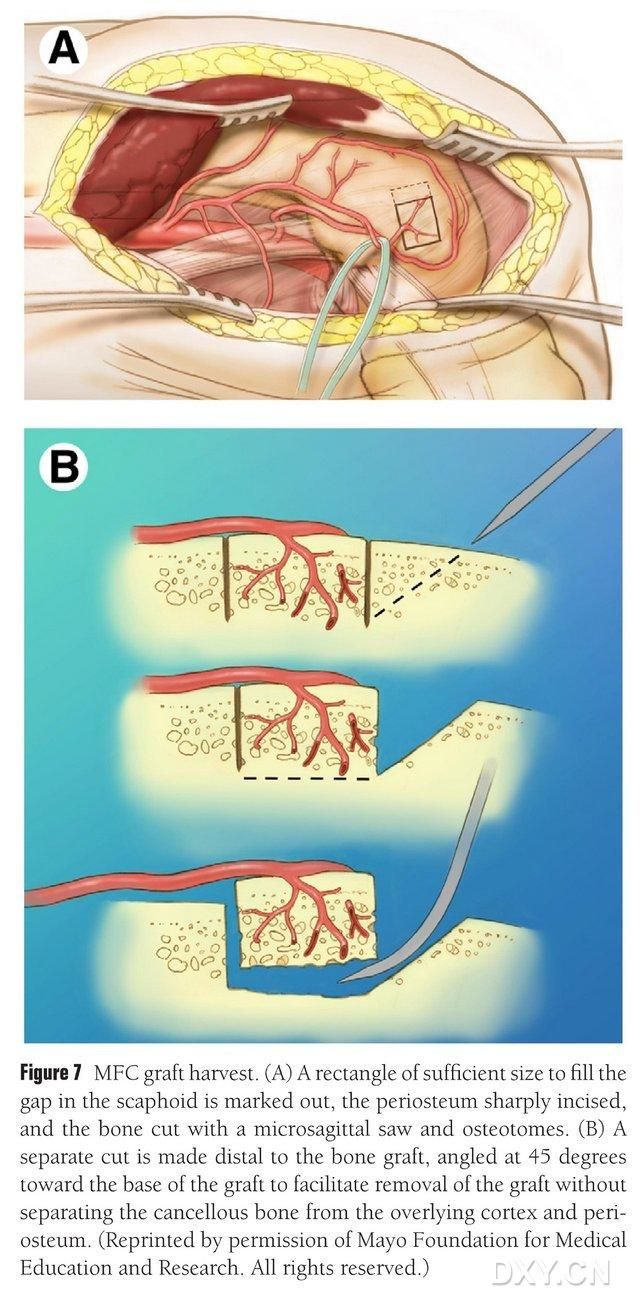
Рисунок 7. Удаление костного лоскута из медиального бедренного сустава. (A) Отмечается область остеотомии, достаточная для заполнения ладьевидной кости, рассекается надкостница, и с помощью возвратно-поступательной пилы вырезается прямоугольный костный лоскут соответствующего размера. (B) Второй фрагмент кости вырезается вдоль одной стороны под углом 45° для обеспечения целостности лоскута.
Имплантация и фиксация лоскута
Костный лоскут подгоняется по форме, при этом необходимо избегать сдавливания сосудистой ножки и повреждения надкостницы. Лоскут аккуратно имплантируется в область дефекта ладьевидной кости, избегая ударов, и фиксируется полыми винтами для ладьевидной кости. Необходимо убедиться, что ладонный край имплантированного костного блока находится на одном уровне с ладонным краем ладьевидной кости или слегка вдавлен, чтобы избежать сдавливания. Для подтверждения морфологии ладьевидной кости, направления силы и положения винтов проводится флюороскопия. Артерия сосудистого лоскута анастомозируется с лучевой артерией (конец в бок), а венозный конец – с сопутствующей веной лучевой артерии (конец в конец) (Рисунок 8). Суставная капсула восстанавливается, но сосудистая ножка не затрагивается.
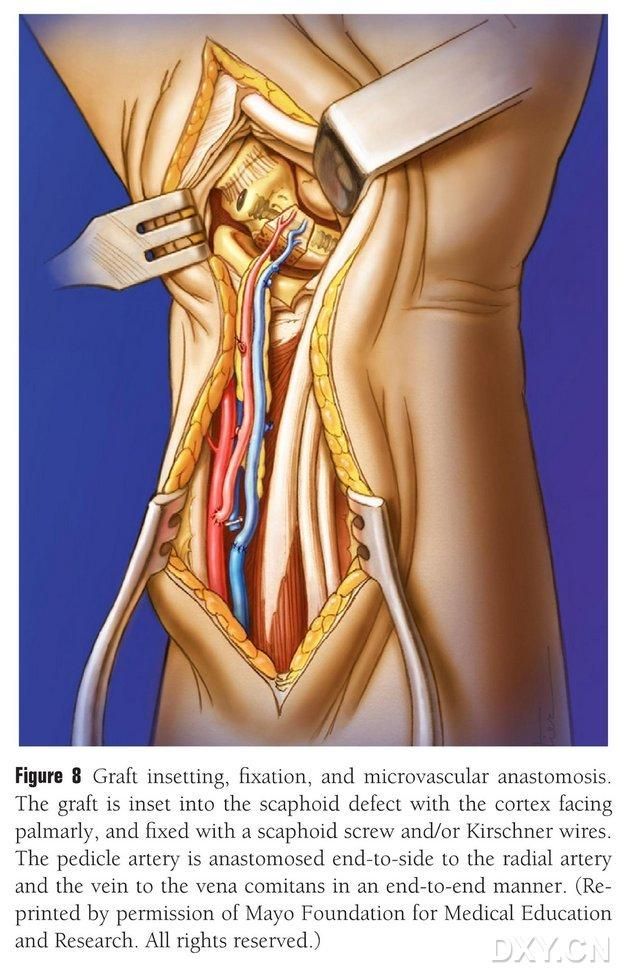
Рисунок 8. Имплантация, фиксация и сосудистый анастомоз костного лоскута. Костный лоскут аккуратно имплантируется в область дефекта ладьевидной кости и фиксируется полыми винтами для ладьевидной кости или штифтами Киршнера. Необходимо следить за тем, чтобы метакарпальный край имплантированного костного блока был на одном уровне с метакарпальным краем ладьевидной кости или слегка вдавлен, чтобы избежать сдавливания. Анастомоз артерии сосудистого лоскута с лучевой артерией выполняется «конец в конец», а анастомоз верхушки вены с сопутствующей веной лучевой артерии также выполняется «конец в конец».
Послеоперационная реабилитация
Прием аспирина внутрь по 325 мг в день (в течение 1 месяца), послеоперационная нагрузка на пораженную конечность разрешена, торможение коленом может уменьшить дискомфорт пациента в зависимости от его способности двигаться в нужное время. Поддержка одной костыли на противоположной стороне может уменьшить боль, но длительная поддержка костылями не обязательна. Швы снимали через 2 недели после операции, и гипсовая повязка Мюнстера или длинная гипсовая повязка от руки до большого пальца оставалась на месте в течение 3 недель. После этого использовалась короткая гипсовая повязка от руки до большого пальца до полного заживления перелома. Рентгеновские снимки делали с интервалом в 3-6 недель, а заживление перелома подтверждали с помощью КТ. После этого следует постепенно начинать активные и пассивные упражнения на сгибание и разгибание, постепенно увеличивая интенсивность и частоту упражнений.
Серьезные осложнения
К основным осложнениям со стороны коленного сустава относятся боль в колене или повреждение нервов. Боль в колене чаще всего возникала в течение 6 недель после операции, при этом не было выявлено потери чувствительности или болезненной невромы, вызванной повреждением бедренного нерва. К основным осложнениям со стороны запястья относятся трудноизлечимое несращение костей, боль, тугоподвижность сустава, слабость, прогрессирующий остеоартроз лучевой кости запястья или межзапястных костей, а также сообщалось о риске периостального гетеротопического окостенения.
Свободная васкуляризированная костная пластика медиального бедренного надколенника при несращении ладьевидной кости с асептическим некрозом проксимального полюса и коллапсе запястья.
Дата публикации: 28 мая 2024 г.










