Переломы межвертельной области бедренной кости составляют 50% всех переломов бедра и являются наиболее распространенным типом переломов у пожилых пациентов. Внутрикостная фиксация штифтом является золотым стандартом хирургического лечения межвертельных переломов. Среди ортопедических хирургов существует консенсус относительно избегания «эффекта коротких штифтов» путем использования длинных или коротких штифтов, но в настоящее время нет единого мнения относительно выбора между длинными и короткими штифтами.
Теоретически, короткие гвозди могут сократить время операции, уменьшить кровопотерю и избежать рассверливания, в то время как длинные гвозди обеспечивают лучшую стабильность. В процессе установки гвоздя обычно измеряют длину длинных гвоздей, измеряя глубину введения направляющего штифта. Однако этот метод обычно не очень точен, и при отклонении длины замена интрамедуллярного гвоздя может привести к большей кровопотере, увеличению хирургической травмы и продлению времени операции. Поэтому, если необходимую длину интрамедуллярного гвоздя можно оценить предоперационно, цель установки гвоздя может быть достигнута с первой попытки, избегая интраоперационных рисков.
Для решения этой клинической проблемы зарубежные ученые использовали коробку для упаковки интрамедуллярного штифта (Box) для предоперационной оценки длины штифта под контролем флюороскопии, что получило название «техника Box». Клинический эффект оказался хорошим, как показано ниже:
Сначала уложите пациента на тракционную кровать и выполните стандартную закрытую репозицию под вытяжением. После достижения удовлетворительной репозиции возьмите нераскрытый внутрикостный штифт (включая упаковочную коробку) и поместите упаковочную коробку выше бедренной кости пораженной конечности:
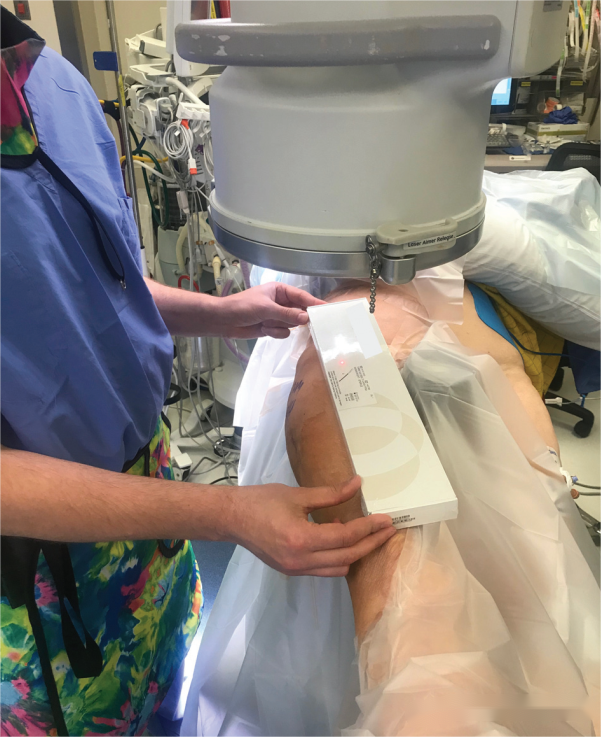
С помощью рентгеновского аппарата с С-образным штативом, в качестве ориентира для проксимального положения используется выравнивание проксимального конца внутрикостного штифта с кортикальным слоем над шейкой бедренной кости и размещение его на проекции точки введения внутрикостного штифта.
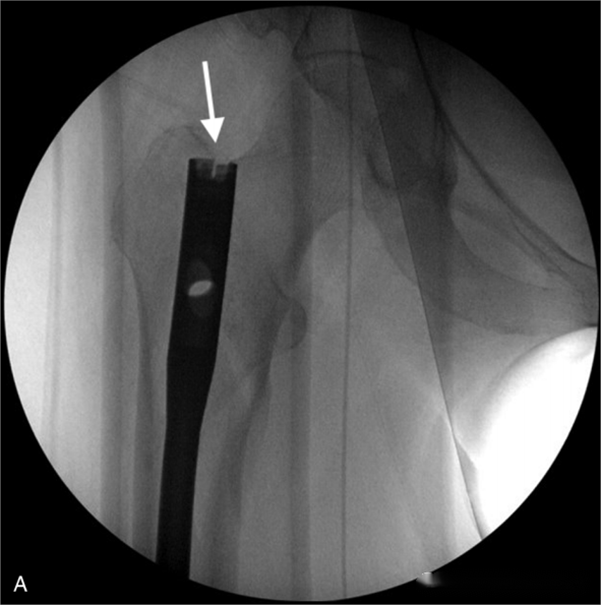
После того как проксимальное положение будет удовлетворительным, зафиксируйте его, затем направьте С-образный штатив к дистальному концу и выполните флюороскопию для получения истинного бокового изображения коленного сустава. Ориентиром для дистального положения является межмыщелковая выемка бедренной кости. Замените внутрикостный штифт на штифт разной длины, стремясь к тому, чтобы расстояние между дистальным концом бедренного внутрикостного штифта и межмыщелковой выемкой бедренной кости находилось в пределах 1-3 диаметров штифта. Это укажет на подходящую длину внутрикостного штифта.
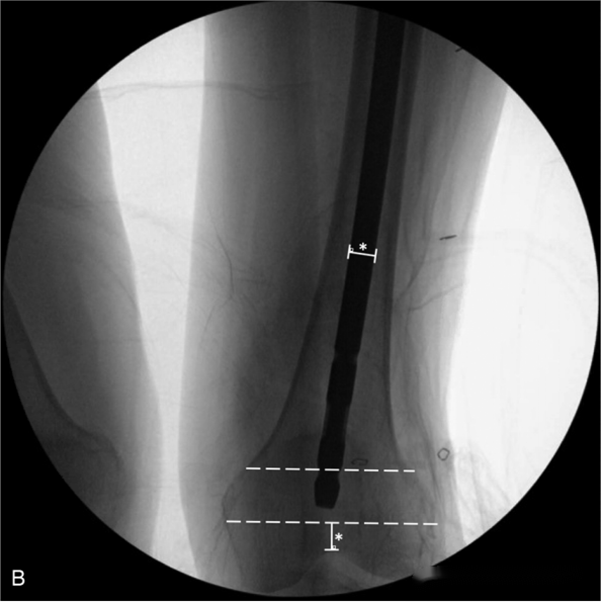
Кроме того, авторы описали две характеристики, выявляемые при визуализации, которые могут указывать на слишком большую длину внутрикостного штифта:
1. Дистальный конец внутрикостного штифта вводится в дальнюю 1/3 часть суставной поверхности надколенно-бедренного сустава (внутри белой линии на изображении ниже).
2. Дистальный конец внутрикостного штифта вводится в треугольник, образованный линией Блюменсаата.
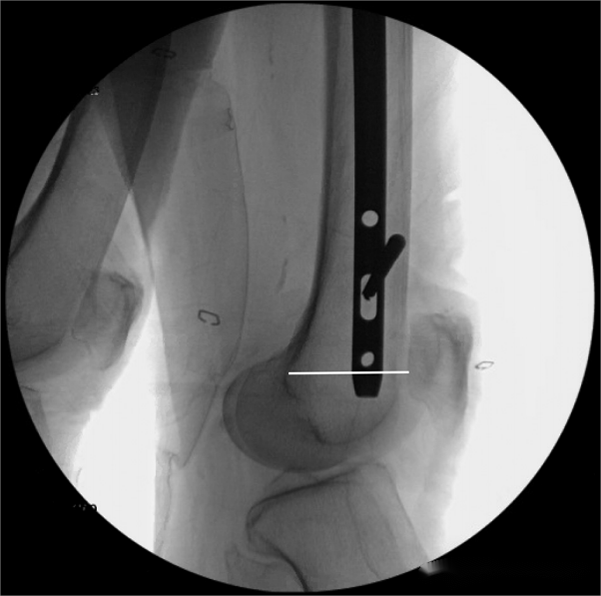
Авторы использовали этот метод для измерения длины внутрикостных штифтов у 21 пациента и обнаружили точность 95,2%. Однако у этого метода может быть потенциальная проблема: при введении внутрикостного штифта в мягкие ткани может возникать эффект увеличения во время флюороскопии. Это означает, что фактическая длина используемого внутрикостного штифта может быть несколько короче, чем предоперационное измерение. Авторы наблюдали это явление у пациентов с ожирением и предположили, что у пациентов с тяжелым ожирением длину внутрикостного штифта следует умеренно укорачивать во время измерения или обеспечить, чтобы расстояние между дистальным концом внутрикостного штифта и межмыщелковой выемкой бедренной кости находилось в пределах 2-3 диаметров внутрикостного штифта.
В некоторых странах внутрикостные штифты могут быть упакованы индивидуально и предварительно стерилизованы, но во многих случаях производители смешивают штифты различной длины и стерилизуют их коллективно. В результате определить длину штифта до стерилизации может быть невозможно. Однако этот процесс можно завершить после наложения стерилизационных салфеток.
Дата публикации: 09.04.2024










