Надмыщелковые переломы плечевой кости — одни из самых распространенных переломов у детей, они возникают в месте соединения диафиза плечевой кости и...мыщелок плечевой кости.
Клинические проявления
Надмыщелковые переломы плечевой кости чаще всего встречаются у детей, и после травмы могут возникать локальная боль, отек, болезненность при пальпации и нарушение функции. При переломах без смещения явные признаки отсутствуют, и единственным клиническим признаком может быть экссудация в локтевом суставе. Суставная капсула расположена ниже локтевой мышцы и является наиболее поверхностной; мягкую суставную капсулу, также известную как «мягкое место», можно прощупать во время экссудации в суставе. Точка гибкости обычно находится кпереди от линии, соединяющей центр головки лучевой кости с верхушкой локтевого отростка.
При надмыщелковом переломе III типа наблюдаются две угловые деформации локтя, придающие ему S-образную форму. Обычно перед дистальной частью плеча имеется подкожный кровоподтек, и если перелом полностью смещен, дистальный конец перелома проникает в плечевую мышцу, что приводит к более сильному подкожному кровотечению. В результате перед локтем появляется симптом «сморщивания», обычно указывающий на костный выступ проксимальнее перелома, проникающий в дерму. Если перелом сопровождается повреждением лучевого нерва, может быть ограничено тыльное разгибание большого пальца; повреждение срединного нерва может привести к невозможности активного сгибания большого и указательного пальцев; повреждение локтевого нерва может привести к ограничению разведения пальцев и межпальцевого смыкания.
Диагноз
(1) Основа диагностики
①Наличие в анамнезе травмы; ②Клинические симптомы и признаки: локальная боль, отек, болезненность при пальпации и нарушение функции; ③Рентгенограмма показывает надмыщелковую линию перелома и смещенные фрагменты перелома плечевой кости.
(2) Дифференциальная диагностика
Следует обратить внимание на идентификациювывих локтяОднако идентификация разгибательных надмыщелковых переломов при вывихе локтя затруднена. При надмыщелковом переломе плечевой кости надмыщелок плечевой кости сохраняет нормальное анатомическое положение относительно локтевого отростка. Однако при вывихе локтевого отростка, поскольку локтевой отросток расположен позади надмыщелка плечевой кости, он более выражен. По сравнению с надмыщелковыми переломами, при вывихе локтя предплечье выступает дистальнее. Наличие или отсутствие костных фрикативов также играет роль в идентификации надмыщелковых переломов плечевой кости при вывихе локтевого сустава, и иногда их трудно выявить. Из-за сильного отека и боли манипуляции, вызывающие костные фрикативы, часто приводят к плачу ребенка. Из-за риска нейрососудистых повреждений следует избегать манипуляций, вызывающих костные фрикативы. Рентгенологическое исследование может помочь в идентификации.
Тип
Стандартная классификация надмыщелковых переломов плечевой кости делит их на разгибательные и сгибательные. Сгибательный тип встречается редко, и на боковой рентгенограмме видно, что дистальный конец перелома расположен перед диафизом плечевой кости. Прямой тип встречается часто, и Гартланд делит его на типы I–III (таблица 1).
| Тип | Клинические проявления |
| Тип I. | Переломы без смещения, инверсии или вальгусной деформации |
| тип IB | Незначительное смещение, медиальная кортикальная бороздка, передняя граница плечевой кости проходит через головку плечевой кости. |
| II тип | Переразгибание, целостность задней кортикальной кости, головка плечевой кости позади передней границы плечевой кости, отсутствие вращения. |
| тип IIB | Продольное или вращательное смещение с частичным контактом на обоих концах перелома. |
| Тип III А | Полное смещение кзади без контакта с кортикальным слоем, преимущественно дистальнее медиального заднего смещения. |
| Тип IIIB | Очевидное смещение, внедрение мягких тканей в конец перелома, значительное перекрытие или вращательное смещение конца перелома. |
Таблица 1. Классификация надмыщелковых переломов плечевой кости по Гартланду.
Обращаться
Перед началом оптимального лечения локтевой сустав следует временно зафиксировать в положении сгибания на 20–30°, что не только комфортно для пациента, но и минимизирует напряжение нервно-сосудистых структур.
(1) Переломы надмыщелка плечевой кости I типа: для внешней фиксации достаточно гипсовой повязки или гипсовой повязки, обычно при сгибании локтя на 90° и повороте предплечья в нейтральном положении; для внешней фиксации используется длинная гипсовая повязка на руку на 3-4 недели.
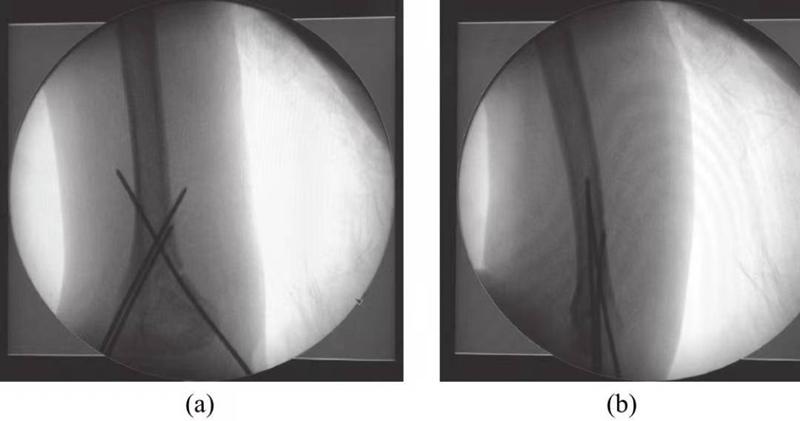
(2) Переломы надмыщелков плечевой кости II типа: мануальная репозиция и коррекция переразгибания и угловой деформации локтя являются ключевыми вопросами лечения переломов этого типа. °) Фиксация сохраняет положение после репозиции, но увеличивает риск нейроваскулярного повреждения пораженной конечности и риск острого фасциального компартмент-синдрома. Поэтому чрескожная фиксацияФиксация проволокой КиршнераНаилучший вариант — закрытая репозиция перелома (рис. 1), после которой следует внешняя фиксация гипсовой повязкой в надежном положении (сгибание локтя на 60°).
Рисунок 1. Изображение чрескожной фиксации проволокой Киршнера.
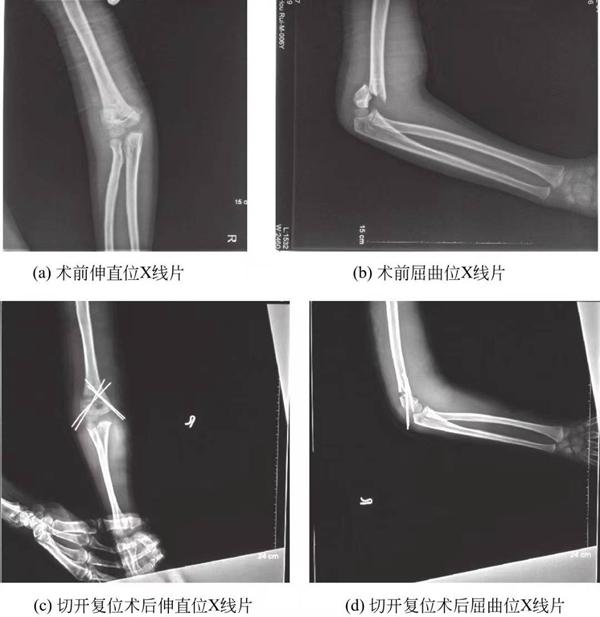
(3) Переломы надмыщелковой части плечевой кости III типа: Все переломы надмыщелковой части плечевой кости III типа репонируются путем чрескожной фиксации спицами Киршнера, что в настоящее время является стандартным методом лечения переломов надмыщелковой части плечевой кости III типа. Закрытая репозиция и чрескожная фиксация спицами Киршнера обычно возможны, но открытая репозиция необходима, если врастание мягких тканей не может быть анатомически репонировано или если имеется повреждение плечевой артерии (Рисунок 2).
Рисунок 5-3. Рентгеновские снимки надмыщелковых переломов плечевой кости до и после операции.
Существует четыре хирургических подхода к открытой репозиции надмыщелковых переломов плечевой кости: (1) латеральный локтевой доступ (включая переднелатеральный доступ); (2) медиальный локтевой доступ; (3) комбинированный медиальный и латеральный локтевой доступ; и (4) задний локтевой доступ.
Как латеральный, так и медиальный доступы к локтю имеют преимущества в виде меньшего повреждения тканей и более простой анатомической структуры. Медиальный разрез безопаснее латерального и позволяет предотвратить повреждение локтевого нерва. Недостатком является то, что ни один из этих методов не позволяет непосредственно видеть перелом на противоположной стороне разреза, и репозиция и фиксация возможны только на ощупь, что требует более высокого уровня хирургической техники от хирурга. Задний доступ к локтю вызывает споры из-за нарушения целостности трехглавой мышцы и большего повреждения. Комбинированный доступ с медиального и латерального сторон локтя может компенсировать недостаток, заключающийся в невозможности непосредственно видеть противоположную костную поверхность разреза. Он обладает преимуществами медиального и латерального разрезов локтя, что способствует репозиции и фиксации перелома, а также позволяет уменьшить длину латерального разреза. Он способствует уменьшению отека тканей; однако его недостатком является увеличение хирургического разреза, а также его большая длина по сравнению с задним доступом.
Осложнение
Осложнения надмыщелковых переломов плечевой кости включают: (1) нейроваскулярное повреждение; (2) острый септальный синдром; (3) тугоподвижность локтя; (4) миозит оссифицирующий; (5) аваскулярный некроз; (6) варусная деформация локтя; (7) вальгусная деформация локтя.
Подведите итоги
Надмыщелковые переломы плечевой кости являются одними из наиболее распространенных переломов у детей. В последние годы внимание исследователей привлекает некачественная репозиция надмыщелковых переломов плечевой кости. Ранее считалось, что варусная или вальгусная деформация локтевого сустава вызвана остановкой роста дистальной эпифизарной пластинки плечевой кости, а не некачественной репозицией. В настоящее время большинство убедительных доказательств подтверждают, что некачественная репозиция перелома является важным фактором в развитии варусной деформации локтевого сустава. Поэтому ключевыми моментами являются репозиция надмыщелковых переломов плечевой кости, коррекция локтевого смещения, горизонтальная ротация и восстановление высоты дистального отдела плечевой кости.
Существует множество методов лечения надмыщелковых переломов плечевой кости, таких как мануальная репозиция + внешняя фиксацияВ Китае применялись различные методы лечения, включая гипсовую повязку, вытяжение локтевого отростка, внешнюю фиксацию шиной, открытую репозицию и внутреннюю фиксацию, а также закрытую репозицию и внутреннюю фиксацию. Ранее основными методами лечения были мануальная репозиция и гипсовая внешняя фиксация, при которых в Китае варусная деформация локтевого сустава достигала 50%. В настоящее время для надмыщелковых переломов II и III типов общепринятым методом стала чрескожная игольчатая фиксация после репозиции перелома. Она обладает преимуществами, заключающимися в отсутствии нарушения кровоснабжения и быстром заживлении кости.
Существуют также разные мнения относительно метода и оптимального количества спиц Киршнера после закрытой репозиции переломов. Опыт редактора показывает, что спицы Киршнера следует разветвлять друг относительно друга во время фиксации. Чем дальше друг от друга плоскость перелома, тем стабильнее фиксация. Спицы Киршнера не должны пересекаться в плоскости перелома, иначе вращение не будет контролироваться, и фиксация будет нестабильной. Следует соблюдать осторожность, чтобы избежать повреждения локтевого нерва при использовании медиальной фиксации спицами Киршнера. Не следует вводить иглу в согнутом локтевом суставе, следует слегка выпрямить локоть, чтобы позволить локтевому нерву сместиться назад, коснуться локтевого нерва большим пальцем и отодвинуть его назад, после чего безопасно ввести спицу Киршнера. Применение перекрестной внутренней фиксации спицами Киршнера имеет потенциальные преимущества в послеоперационном функциональном восстановлении, скорости заживления перелома и отличной скорости заживления перелома, что благоприятно сказывается на раннем послеоперационном восстановлении.
Дата публикации: 02.11.2022