Результат лечения зависит от анатомического позиционирования блока перелома, надежной фиксации перелома, сохранения хорошего мягкотканного покрытия и ранней функциональной реабилитации.
Анатомия
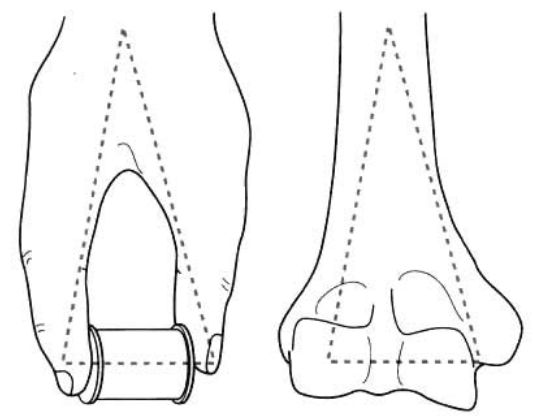
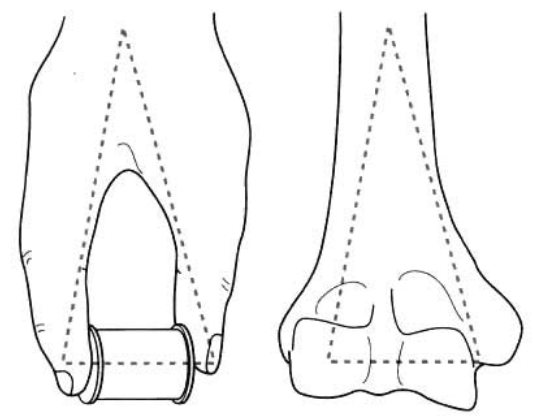
Ондистальный отдел плечевой костиразделен на медиальную и латеральную колонны (Рисунок 1).
Рисунок 1. Дистальный отдел плечевой кости состоит из медиальной и латеральной колонн.
Медиальная колонна включает медиальную часть эпифиза плечевой кости, медиальный надмыщелок плечевой кости и медиальный надмыщелок плечевой кости, включая плечевой скользящий участок.
Латеральная колонна, включающая латеральную часть эпифиза плечевой кости, наружный надмыщелок плечевой кости и наружный надмыщелок плечевой кости, включая бугристость плечевой кости.
Между двумя боковыми колоннами расположены передняя венечная ямка и задняя плечевая ямка.
Механизм травмы
Надмыщелковые переломы плечевой кости чаще всего возникают в результате падений с высоты.
У молодых пациентов внутрисуставные переломы чаще всего являются следствием высокоэнергетических травм, но у пациентов старшего возраста внутрисуставные переломы могут возникать и в результате менее интенсивных травм, вызванных остеопорозом.
Набор текста
(а) Имеются надмыщелковые переломы, мыщелковые переломы и межмыщелковые переломы.
(б) Надмыщелковые переломы плечевой кости: место перелома расположено выше ястребиной ямки.
(c) Перелом мыщелка плечевой кости: место перелома находится в ястребиной ямке.
(d) Межмыщелковый перелом плечевой кости: место перелома расположено между двумя дистальными мыщелками плечевой кости.
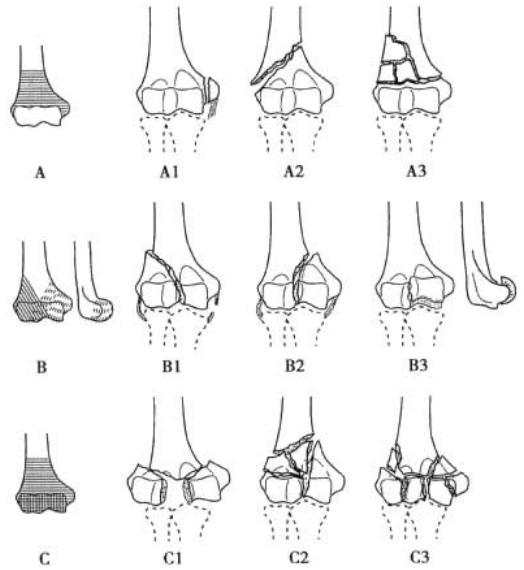
Рисунок 2. Типирование AO.
Классификация переломов плечевой кости по AO (Рисунок 2)
Тип А: внесуставные переломы.
Тип B: перелом, затрагивающий суставную поверхность (одноколонный перелом).
Тип С: полное отделение суставной поверхности дистального отдела плечевой кости от стержня плечевой кости (двустолбчатый перелом).
Каждый тип далее подразделяется на 3 подтипа в зависимости от степени раздробления трещины (1–3 подтипа с возрастающей степенью раздробления в указанном порядке).
Рисунок 3. Типирование по Райзборо-Радину.
Классификация межмыщелковых переломов плечевой кости по Райзборо-Радину (все типы включают надмыщелковую часть плечевой кости).
Тип I: перелом без смещения между бугорком плечевой кости и таранной костью.
Тип II: межмыщелковый перелом плечевой кости со смещением переломной массы мыщелка без ротационной деформации.
Тип III: межмыщелковый перелом плечевой кости со смещением фрагмента перелома мыщелка и ротационной деформацией.
Тип IV: тяжелый оскольчатый перелом суставной поверхности одного или обоих мыщелков (Рисунок 3).
Рисунок 4. Перелом бугорка плечевой кости I типа.
Рисунок 5. Стадии перелома бугорка плечевой кости.
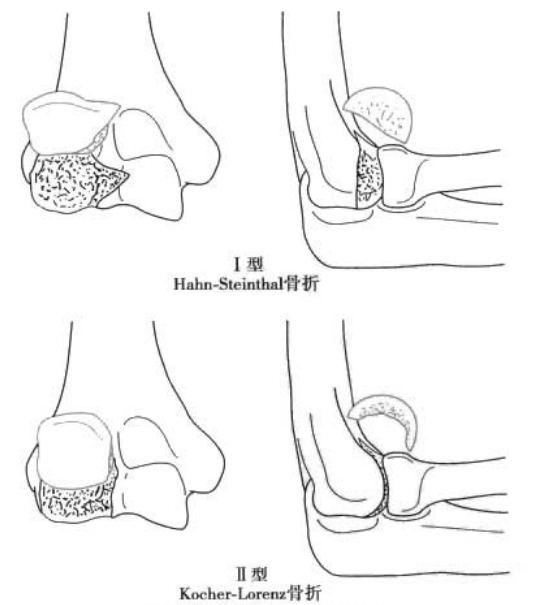
Перелом бугорка плечевой кости: повреждение дистального отдела плечевой кости в результате сдвига.
Тип I: перелом всей бугристости плечевой кости, включая латеральный край таранной кости (перелом Хана-Штайнталя) (Рисунок 4).
Тип II: субхондральный перелом суставного хряща бугорка плечевой кости (перелом Кохера-Лоренца).
Тип III: оскольчатый перелом бугорка плечевой кости (Рисунок 5).
Неоперативное лечение
Неоперативные методы лечения переломов дистального отдела плечевой кости имеют ограниченную роль. Целью неоперативного лечения является: раннее начало движений в суставе для предотвращения его тугоподвижности; пожилым пациентам, которые чаще всего страдают от множественных сопутствующих заболеваний, следует назначать простой метод иммобилизации локтевого сустава в положении сгибания на 60° на 2-3 недели с последующим возобновлением легкой активности.
Хирургическое лечение
Цель лечения – восстановление безболезненного функционального диапазона движений в суставе (30° разгибания локтя, 130° сгибания локтя, 50° переднего и заднего вращения); прочная и стабильная внутренняя фиксация перелома позволяет начать функциональные упражнения для локтя после заживления кожной раны; двойная пластинчатая фиксация дистального отдела плечевой кости включает: медиальную и заднелатеральную двойную пластинчатую фиксацию, илимедиальный и латеральныйДвойная пластинчатая фиксация.
Хирургический метод
(а) Пациента укладывают в приподнятое боковое положение, под пораженную конечность подкладывают вкладыш.
Идентификация и защита срединного и лучевого нервов во время операции.
Для расширения хирургического доступа к задней части локтя можно использовать остеотомию локтевой кости или отведение трехглавой мышцы для обнажения глубоких внутрисуставных переломов.
Остеотомия локтевой кости по типу «ястребьего глаза»: обеспечивает адекватный доступ, особенно при оскольчатых переломах суставной поверхности. Однако в месте остеотомии часто происходит несращение перелома. Частота несращения переломов значительно снизилась благодаря усовершенствованной остеотомии локтевой кости по типу «ястребьего глаза» (остеотомия «елочкой») и фиксации проволочной или пластинчатой фиксацией с помощью ременной ленты.
Ретракция трехглавой мышцы плеча может быть применена при дистальных трехстворчатых переломах плечевой кости с раздроблением сустава, а расширенное обнажение скользящего участка плечевой кости позволяет отсечь и обнажить кончик локтевой кости на расстоянии около 1 см.
Было установлено, что две пластины могут быть расположены перпендикулярно или параллельно друг другу, в зависимости от типа перелома, при котором их следует устанавливать.
При переломах суставной поверхности следует восстановить ее до плоской суставной поверхности и зафиксировать к стержню плечевой кости.
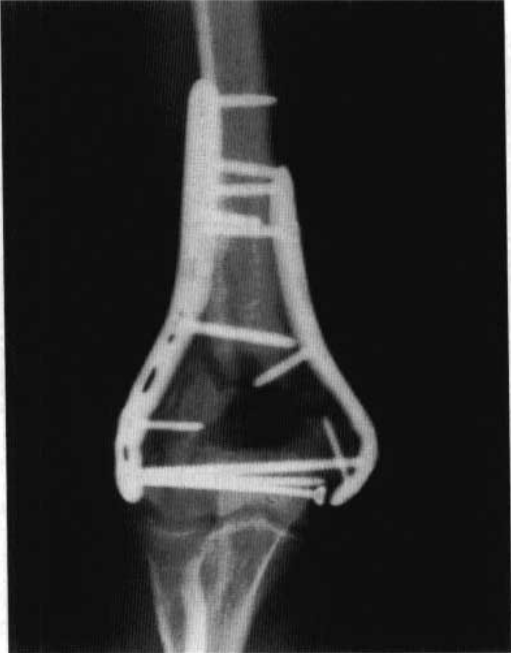
Рисунок 6. Послеоперационная внутренняя фиксация перелома локтя.
Временная фиксация фрагмента перелома была выполнена с помощью проволоки Киршнера, после чего 3,5-мм силовая компрессионная пластина была обрезана по форме, соответствующей форме задней части латеральной колонны дистального отдела плечевой кости, а 3,5-мм реконструктивная пластина была обрезана по форме медиальной колонны таким образом, чтобы обе стороны пластины плотно прилегали к поверхности кости (новая пластина с усовершенствованной формой может упростить этот процесс) (Рисунок 6).
Следует избегать фиксации фрагмента перелома суставной поверхности с помощью резьбовых кортикальных винтов, оказывающих давление с медиальной стороны на латеральную.
Место миграции тысячи костей от эпифиза к плечевой кости имеет важное значение для предотвращения несращения перелома.
Проведение костной пластики в месте костного дефекта, применение трансплантатов из подвздошной губчатой кости для заполнения дефекта компрессионного перелома: медиальной колонны, суставной поверхности и латеральной колонны, трансплантация губчатой кости на сторону с неповрежденной надкостницей и дефект компрессионной кости в эпифизе.
Запомните ключевые точки фиксации взгляда.
Фиксация дистального фрагмента перелома с помощью как можно большего количествавинтынасколько это возможно.
Фиксация как можно большего количества фрагментарных отломков перелома с помощью винтов, пересекающихся от медиальной стороны к латеральной.
Стальные пластины следует устанавливать с медиальной и латеральной сторон дистального отдела плечевой кости.
Варианты лечения: тотальное эндопротезирование локтевого сустава.
У пациентов с тяжелыми оскольчатыми переломами или остеопорозом тотальное эндопротезирование локтевого сустава может восстановить подвижность локтевого сустава и функцию кисти после менее требовательных пациентов; хирургическая техника аналогична тотальному эндопротезированию при дегенеративных изменениях локтевого сустава.
(1) применение протеза с длинным стержнем для предотвращения распространения проксимального перелома.
(2) Краткое описание хирургических операций.
(а) Процедура выполняется с использованием заднего доступа к локтю, с этапами, аналогичными тем, которые используются при рассечении и внутренней фиксации дистального перелома плечевой кости (ORIF).
Переднее смещение локтевого нерва.
Для удаления фрагментов кости необходимо получить доступ с обеих сторон трехглавой мышцы плеча (важный момент: не следует перерезать конец трехглавой мышцы в месте соединения с локтевой костью).
Всю дистальную часть плечевой кости, включая ямку, можно удалить и установить протез, что не оставит значительных последствий, если будет удалено еще от 1 до 2 см.
Регулировка внутреннего натяжения трехглавой мышцы плеча во время установки плечевого протеза после удаления мыщелка плечевой кости.
Иссечение верхушки проксимального локтевого бугорка для обеспечения лучшего доступа для обнажения и установки компонента локтевого протеза (Рисунок 7).
Рисунок 7. Артропластика локтя.
Послеоперационный уход
Послеоперационную шину на заднюю поверхность локтевого сустава следует снять после заживления кожной раны, и следует начать активные функциональные упражнения с помощью сопровождающего; локтевой сустав должен быть зафиксирован достаточно долго после тотального эндопротезирования сустава, чтобы способствовать заживлению кожной раны (локтевой сустав можно фиксировать в прямом положении в течение 2 недель после операции для улучшения функции разгибания); в настоящее время в клинической практике широко используется съемная фиксированная шина для облегчения упражнений на увеличение диапазона движений, которую можно часто снимать для лучшей защиты пораженной конечности; активные функциональные упражнения обычно начинают через 6-8 недель после полного заживления кожной раны.
Послеоперационный уход
Послеоперационную шину на заднюю поверхность локтевого сустава следует снять после заживления кожной раны, и следует начать активные функциональные упражнения с помощью сопровождающего; локтевой сустав должен быть зафиксирован достаточно долго после тотального эндопротезирования сустава, чтобы способствовать заживлению кожной раны (локтевой сустав можно фиксировать в прямом положении в течение 2 недель после операции для улучшения функции разгибания); в настоящее время в клинической практике широко используется съемная фиксированная шина для облегчения упражнений на увеличение диапазона движений, которую можно часто снимать для лучшей защиты пораженной конечности; активные функциональные упражнения обычно начинают через 6-8 недель после полного заживления кожной раны.
Дата публикации: 03.12.2022