Надколенный доступ — это модифицированный хирургический подход к внутрикостному остеосинтезу большеберцовой кости в положении полусогнутого колена. Выполнение внутрикостного остеосинтеза большеберцовой кости через надколенный доступ в положении вальгусной деформации большого пальца стопы имеет множество преимуществ, но и недостатков. Некоторые хирурги привыкли использовать надколенный доступ для лечения всех переломов большеберцовой кости, за исключением внесуставных переломов проксимальной трети большеберцовой кости.
Показаниями к применению СНП являются:
1. Оскольчатые или сегментарные переломы стержня большеберцовой кости. 2;
2. Переломы дистального метафиза большеберцовой кости;
3. Перелом бедра или колена с предшествующим ограничением сгибания (например, дегенеративное заболевание тазобедренного сустава или артродез, остеоартроз коленного сустава) или неспособностью согнуть колено или бедро (например, задний вывих бедра, перелом бедренной кости на той же стороне);
4. Перелом большеберцовой кости в сочетании с повреждением кожи в области поднадколенного сухожилия;
5. Перелом большеберцовой кости у пациента со слишком длинной большеберцовой костью (проксимальный конец большеберцовой кости часто трудно визуализировать под флюороскопическим контролем, когда длина большеберцовой кости превышает длину штатива, через который может пройти флюороскоп).
Преимущество техники внутрикостного остеосинтеза большеберцовой кости в положении полусогнутого колена при лечении переломов средней и дистальной частей большеберцовой кости заключается в простоте репозиции и легкости проведения флюороскопии. Такой подход обеспечивает отличную поддержку всей длины большеберцовой кости и легкое сагиттальное вправление перелома без необходимости манипуляций (рис. 1, 2). Это исключает необходимость в обученном ассистенте для помощи при проведении внутрикостного остеосинтеза.
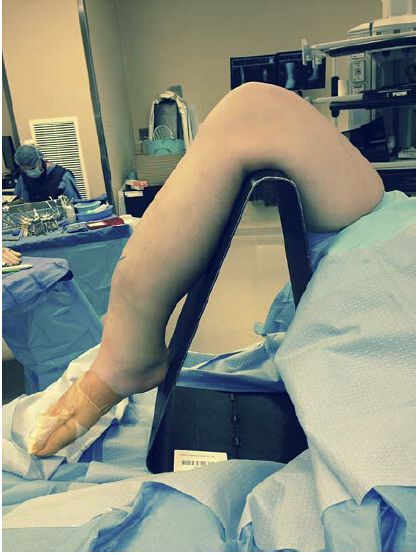
Рисунок 1: Типичное положение для техники интрамедуллярного штифта при инфрапателлярном доступе: колено находится в согнутом положении на штативе, доступном для флюороскопии. Однако такое положение может усугубить неправильное выравнивание фрагмента перелома и требует применения дополнительных методов репозиции для устранения перелома.
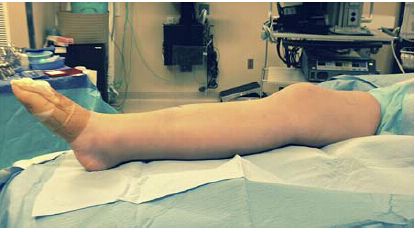
Рисунок 2: Напротив, положение вытянутого колена на поролоновой подставке облегчает выравнивание блока перелома и последующие манипуляции.
Хирургические методы
Положение пациента: Пациент лежит на спине на рентгеноскопическом столе. Может быть выполнено вытяжение нижних конечностей, но это не обязательно. Кровеносный стол хорошо подходит для установки внутрикостного гвоздя в большеберцовую кость супрапателлярным доступом, но это не обязательно. Однако большинство операционных столов или рентгеноскопических столов не рекомендуются, поскольку они не подходят для установки внутрикостного гвоздя в большеберцовую кость супрапателлярным доступом.
Подкладка на бедро с той же стороны помогает удерживать нижнюю конечность в положении внешней ротации. Затем стерильная пенопластовая подставка используется для поднятия пораженной конечности над противоположной стороной для заднебоковой флюороскопии, а согнутое положение бедра и колена также помогает направлять установку штифта и интрамедуллярного гвоздя. Оптимальный угол сгибания колена до сих пор является предметом дискуссий: Бельтран и др. предлагают сгибание колена на 10°, а Кубяк — на 30°. Большинство ученых сходятся во мнении, что углы сгибания колена в этих диапазонах являются приемлемыми.
Однако Истман и др. обнаружили, что по мере постепенного увеличения угла сгибания колена от 10° до 50° влияние бедренного когтя на чрескожное проникновение инструмента уменьшалось. Следовательно, больший угол сгибания колена поможет выбрать правильное положение для введения интрамедуллярного штифта и скорректировать угловые деформации в сагиттальной плоскости.
Флюороскопия
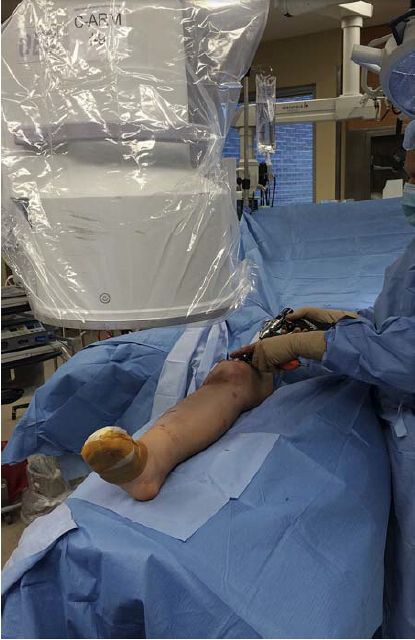
Рентгеновский аппарат с С-образным штативом следует размещать на противоположной стороне стола от пораженной конечности, и если хирург стоит со стороны пораженного колена, монитор должен находиться у изголовья аппарата и рядом. Это позволяет хирургу и рентгенологу легко наблюдать за монитором, за исключением случаев установки дистального блокирующего гвоздя. Хотя это и не обязательно, авторы рекомендуют перемещать рентгеновский аппарат с С-образным штативом на ту же сторону, а хирурга — на противоположную, когда необходимо установить медиальный блокирующий винт. В качестве альтернативы, рентгеновский аппарат с С-образным штативом следует размещать на пораженной стороне, в то время как хирург выполняет процедуру на противоположной стороне (рис. 3). Этот метод наиболее часто используется авторами, поскольку он позволяет избежать необходимости перемещения хирурга с медиальной стороны на латеральную при установке дистального блокирующего гвоздя.
Рисунок 3: Хирург стоит с противоположной стороны от пораженной большеберцовой кости, чтобы можно было легко закрутить медиальный блокирующий винт. Дисплей расположен напротив хирурга, у головки С-образного рентгеновского аппарата.
Все переднезадние и медиально-латеральные флюороскопические снимки получают без перемещения пораженной конечности. Это позволяет избежать смещения места перелома, которое было зафиксировано до полной фиксации перелома. Кроме того, с помощью описанного выше метода можно получить изображения всей длины большеберцовой кости без наклона С-образного штатива.
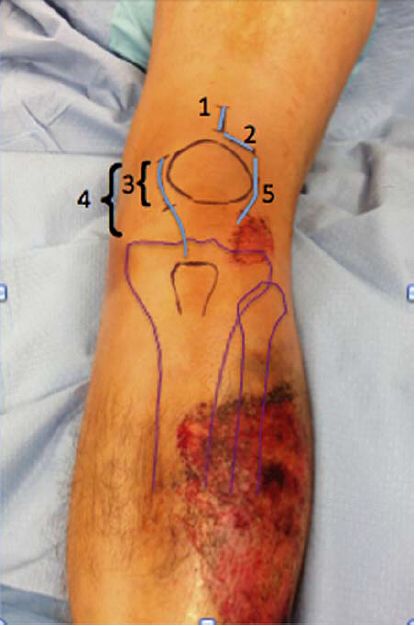
Разрез кожи. Подходят как ограниченные, так и правильно расширенные разрезы. Чрескожный супрапателлярный доступ для интрамедуллярного штифта основан на использовании разреза длиной 3 см для введения штифта. Большинство этих хирургических разрезов являются продольными, но они также могут быть поперечными, как рекомендует доктор Моранди, а расширенный разрез, используемый доктором Торнеттой и другими, показан пациентам с комбинированным подвывихом надколенника, у которых преимущественно медиальный или латеральный парапателлярный доступ. На рисунке 4 показаны различные разрезы.
Рисунок 4: Иллюстрация различных хирургических подходов к разрезу. 1- Наднадколенный транспателлярный подход; 2- Парапателлярный подход; 3- Медиальный ограниченный разрез парапателлярной связки; 4- Медиальный удлиненный разрез парапателлярной связки; 5- Латеральный парапателлярный подход. Глубокий доступ через парапателлярную связку может осуществляться либо через сустав, либо вне суставной сумки.
Глубокая экспозиция
Чрескожный супрапателлярный доступ выполняется преимущественно путем продольного рассечения сухожилия четырехглавой мышцы бедра до тех пор, пока образовавшийся зазор не позволит пройти таким инструментам, как интрамедуллярные гвозди. Для техники установки тибиального интрамедуллярного гвоздя может быть также показан парапателлярный доступ, проходящий рядом с четырехглавой мышцей бедра. Тупой троакар и канюля осторожно вводятся через пателлофеморальный сустав, что в первую очередь направляет передне-верхнюю точку введения тибиального интрамедуллярного гвоздя с помощью бедренного троакара. После правильного позиционирования троакар необходимо закрепить на месте, чтобы избежать повреждения суставного хряща коленного сустава.
Для проведения операции можно использовать большой транслигаментозный разрез в сочетании с парапателлярным кожным разрезом с гиперэкстензией, как с медиального, так и с латерального доступа. Хотя некоторые хирурги не сохраняют целостность синовиальной сумки во время операции, Кубяк и др. считают, что синовиальную сумку следует сохранять целостной, а внесуставные структуры должны быть адекватно обнажены. Теоретически это обеспечивает отличную защиту коленного сустава и предотвращает такие повреждения, как инфекция коленного сустава.
Описанный выше подход также включает в себя полувывих надколенника, что в некоторой степени снижает контактное давление на суставные поверхности. В случаях, когда сложно провести оценку пателлофеморального сустава из-за небольшого размера суставной полости и значительно ограниченных возможностей разгибания колена, авторы рекомендуют полувывих надколенника путем рассечения связок. С другой стороны, срединный поперечный разрез позволяет избежать повреждения поддерживающих связок, но при этом затрудняет успешное восстановление повреждения коленного сустава.
Точка введения иглы при субпателлярном доступе совпадает с точкой введения при инфрапателлярном доступе. Передняя и боковая флюороскопия во время введения иглы гарантирует правильность точки введения. Хирург должен убедиться, что направляющая игла не введена слишком глубоко кзади в проксимальный отдел большеберцовой кости. Если она введена слишком глубоко кзади, ее следует репозиционировать с помощью блокирующего штифта под контролем задней корональной флюороскопии. Кроме того, Истман и др. считают, что сверление входного штифта в положении сильно согнутого колена способствует последующей репозиции перелома в положении гиперэкстензии.
Инструменты сокращения
К практическим инструментам для репозиции относятся щипцы для точечной репозиции различных размеров, бедренные подъемники, устройства внешней фиксации и внутренние фиксаторы для фиксации мелких фрагментов перелома с помощью одной кортикальной пластины. Для вышеупомянутого процесса репозиции также могут использоваться блокирующие гвозди. Репозиционные молотки используются для коррекции сагиттальной угловой деформации и поперечного смещения.
Имплантаты
Многие производители ортопедических внутренних фиксаторов разработали системы инструментального использования для стандартной установки внутрикостных штифтов в большеберцовую кость. Они включают в себя удлиненный позиционирующий рычаг, устройство для измерения длины штифта и расширитель костного мозга. Очень важно, чтобы троакар и тупые штифты троакара надежно защищали доступ к внутрикостному штифту. Хирург должен повторно проверить положение канюли, чтобы избежать повреждения надколенно-бедренного сустава или околосуставных структур из-за слишком близкого расположения к устройству для установки штифта.
Стопорные винты
Хирург должен убедиться, что установлено достаточное количество фиксирующих винтов для обеспечения удовлетворительной репозиции. Фиксация небольших фрагментов перелома (проксимальных или дистальных) осуществляется с помощью 3 или более фиксирующих винтов между соседними фрагментами перелома или только винтов с фиксированным углом. Супрапателлярный доступ к методике интрамедуллярной фиксации большеберцовой кости аналогичен инфрапателлярному доступу с точки зрения техники завинчивания винтов. Фиксирующие винты завинчиваются более точно под контролем флюороскопии.
Закрытие раны
При дилатации с помощью отсоса и подходящей наружной оболочки удаляются свободные фрагменты кости. Все раны необходимо тщательно промыть, особенно область хирургического вмешательства на колене. Затем ушиваются сухожилие или связка четырехглавой мышцы бедра и шов в месте разрыва, после чего ушиваются дерма и кожа.
Удаление внутрикостного штифта
Вопрос о возможности удаления внутрикостного штифта, установленного через супрапателлярный доступ, другим хирургическим методом остается спорным. Наиболее распространенным методом удаления внутрикостного штифта является трансартикулярный супрапателлярный доступ. При этом методе штифт обнажается путем сверления супрапателлярного канала с помощью полого сверла диаметром 5,5 мм. Затем инструмент для удаления штифта вводится через канал, но эта операция может быть сложной. Парапателлярный и инфрапателлярный доступы являются альтернативными методами удаления внутрикостных штифтов.
Риски. Хирургические риски супрапателлярного доступа при использовании методики интрамедуллярного остеосинтеза большеберцовой кости включают повреждение хряща надколенника и таранной кости, повреждение других внутрисуставных структур, инфекцию сустава и образование внутрисуставных фрагментов. Однако соответствующих клинических случаев недостаточно. Пациенты с хондромаляцией более склонны к медикаментозно индуцированным повреждениям хряща. Медикаментозное повреждение структур суставной поверхности надколенника и бедренной кости является серьезной проблемой для хирургов, использующих этот хирургический подход, особенно трансартикулярный.
На сегодняшний день отсутствуют статистические клинические данные о преимуществах и недостатках техники полуразгибательного интрамедуллярного остеосинтеза большеберцовой кости.
Дата публикации: 23 октября 2023 г.